Проблемы с использованием или пониманием языка (афазия) появляются, согласно статистике исследований, проводимых НАБИ (Национальной Ассоциацией по борьбе с инсультом), у 25 больных из 100. Каждый четвертый больной ощущает трудности, связанные с вербальным общением — умением говорить, писать или понимать устный и письменный язык. Это свидетельствует о том, что острое нарушение мозгового кровообращения затронуло один или несколько центров контроля языка.
Афазия — это симптом повреждения головного мозга, а не болезнь. Насколько индивидуальна картина повреждений, настолько же индивидуально проявляется у каждого пациента афазия. Это условие и определяет индивидуальный характер подбора методик восстановления речи после инсульта для каждого пациента.
Виды афазии
Классификация сенсорной афазии после инсульта (заболевания Вернике):
1. Мнестическая ― характеризуется медлительностью произношения слов (в т.ч. не подходящих по контексту к окружающей обстановке), невозможностью сконцентрироваться на одной мысли для корректной формулировки фраз. Кроме того, из услышанного от собеседника человек способен запоминать только пару слов. В свою очередь, включает такие подтипы: оптико-мнестическая, акустико-мнестическая.
2. Семантическая ― проявляется в сложности восприятия действий, касающихся логического мышления, а также длинных предложений.
3. Амнестическая ― больной не может припомнить название отдельных предметов, но при этом может описать для чего они предназначаются. Например, «магазин» ― «место, где можно купить вещи/продукты» и т.п.
Моторная афазия после инсульта включает такие виды:
1. Динамическая ― проявляется в бессмысленности произносимых человеком фраз, которую провоцирует непроизвольная перестановка слов в предложениях. При этом пациент осознает неправильность произношения, но повлиять на ситуацию никак не может.
2. Афферентная ― проявляется в перестановке звуков в произносимых словах. К примеру, замена звонких согласных глухими.
3. «Брока» ― речь произносится с большими интервалами между слогами и словами. Может проявляться как частое неразборчивое повторение (по типу заикания), мычание и т.д.
Письменная речь пациентов с подобным нарушением отличается большим количеством ошибок. Иногда люди начинают заменять слова противоположными по значению. При тотальной афазии наблюдается одновременно затруднение понимания и произношения.
Сенсомоторная (тотальная) афазия после инсульта: прогноз
Уровень смертности среди госпитализированных с речевыми дефектами превышает аналогичную цифру по сравнению с постинсультным состоянием, в котором не наблюдаются проблемы восприятия и воспроизведения речи. Детальнее со статистикой по прогнозу жизни можно ознакомиться в этой статье.
Прогнозирование эффективности восстановительной терапии осуществляется в индивидуальном порядке ― лечащий врач оценивает объем повреждений, пострадавшую зону мозга.
Выделяют четыре основных вида постинсультных нарушений речи
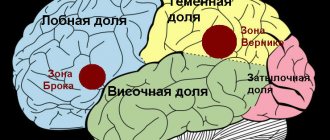
Повреждение языкового центра в доминирующем полушарии — область Брока — приводит к тому, что пациенты теряют способность передавать свои мысли с помощью связных и грамматически правильных языковых конструкций. И наоборот, патологические изменения в области Вернике (сенсорный центр) приводят к проблемам восприимчивости к языку. Такие пациенты с трудом понимают устную или письменную речь. Они часто строят правильные грамматические конструкции, но их высказывания могут быть лишены смысла. Наиболее тяжелая форма афазии (глобальная или тотальная) встречается у пациентов с обширными повреждениями нескольких областей мозга, отвечающих за понимание и речь. Самая легкая форма афазии — амнестическая — приводит к затруднению работы со словарным запасом.
Как на практике проявляются эти виды афазии?
Повреждение языкового центра в доминирующем полушарии — область Брока — приводит к тому, что пациенты теряют способность передавать свои мысли с помощью связных и грамматически правильных языковых конструкций. И наоборот, патологические изменения в области Вернике (сенсорный центр) приводят к проблемам восприимчивости к языку. Такие пациенты испытывают трудности с пониманием устной или письменной речи. Они часто строят правильные грамматические конструкции, но их высказывания могут быть лишены смысла. Наиболее тяжелая форма афазии (глобальная или тотальная) встречается у пациентов с обширными повреждениями нескольких областей мозга, отвечающих за понимание и речь. Самая легкая форма афазии — амнестическая — приводит к затруднению работы со словарным запасом.
Как на практике проявляются эти виды афазии?
- Моторная афазия. Вы знаете, что хотите сказать, но не можете найти (вспомнить, правильно употребить и произнести) нужные слова.
- Сенсорная афазия. Вы слышите, как кто-то говорит, или видите печатный текст, но не может понять смысл слов.
- Амнестическая афазия. Вы затрудняетесь с подбором и использованием правильных слов для обозначения некоторых людей, предметов, мест или событий.
- Глобальная афазия. Вы не можете говорить, писать, читать и не понимаете, что говорят вам.
Упражнения при афазии после инсульта
Для скорейшего восстановления речевой функции рекомендовано выполнять специальные упражнения под руководством логопеда-афазиолога. Чем раньше после перенесения инсульта будут начаты занятия, тем результативнее будут проделанные мероприятия.
Рекомендовано начинать занятия сразу же после переведения больного в условия обычного стационара (за исключением палат интенсивной терапии).
Тренировки начинаются с небольших нагрузок (до 7-ми мин. в день), постепенно увеличивая время взаимодействия с узкопрофильным специалистом (до 15 мин/день). Примечание: ключевую роль играет не продолжительность, а частота и регулярность занятий.
Базовые упражнения строятся по стандартной схеме:
• чтение; • письменные нагрузки; • построение предложений (происходит в виде доверительного диалога); • пение; • логопедический массаж ― специалист массирует щеки, участки языка, нёбо, губы с помощью одноразового деревянного или пластикового отоларингологического шпателя; • манипуляции, направленные на достижение пациентом понимания происходящего вокруг, произносимых предложений. Иногда прибегают к использованию жестикуляции, мимики.
Эффективные нагрузки для устранения афазии при инсульте (логопедический материал для занятий):
1. Складывание губ трубочкой с попыткой удержать их в таком положении хотя бы пять секунд. Аналогичное упражнение проделывают и с языком. 2. Надувание щек воздухом. 3. Поочередный захват зубами верхней и нижней губы. 4. Выполнение круговых движений языком по часовой и против часовой стрелки (так называемое облизывание губ). 5. Имитация поцелуя. 6. Необходимо достать языком к подбородку/носу. 7. Постукивание кончиком языка по небу. 8. Проработка и регулярное повторение элементарных слов, в т.ч. с помощью визуализации данных (бумажные картинки, специальные мобильные приложения, программы на ПК и т.д.). 9. Разучивание и оттачивание качества проговаривания скороговорок. Примечание: для контроля качества выполнения упражнений, перечисленные манипуляции рекомендовано проделывать перед зеркалом. Львиная доля успеха зависит от самостоятельного закрепления материала. Речь идет о проведении тренировок с родными и близкими человека, перенесшего отек головного мозга. За любую удачную попытку пациента нужно хвалить.
Из-за чего при инсульте возникает афазия
В человеческом мозге имеется несколько связанных между собой центров, отвечающих за устную речь: за ее понимание, воспроизведение, анализ сложных речевых конструкций, возможность построения правильных предложений. Все они связаны между собой нервными волокнами, и расположены, в основном, в центральной части мозга, а также в височной и теменной долях. Часть этих речевых центров симметрична в обоих полушариях (то есть они дублируются в каждом из них), но есть и такие участки, которые у правшей имеются только в левом полушарии, а у левшей – в правом.
Когда происходит инсульт, отмирает какой-то участок мозга. Если гибель произошла в одном из речевых центров, или повредились нервные окончания, связывающие эти зоны, развивается афазия. Таким образом, афазией называется нарушение понимания или воспроизведения уже сформированной устной речи, иногда вплоть до полного ее отсутствия. Если нарушение касается письменной речи, то такой неврологический синдром уже будет носить другое название (алексия, аграфия).
Лечение
Лечение амнестико-семантической афазии обязательно должно быть комплексным. В данном случае нельзя медлить, так как чем быстрее будут начаты корректирующие мероприятия, тем больше будет шансов у пациента на восстановление утраченных когнитивных функций.
После диагностического обследования и уточнения степени тяжести повреждений речевых центров головного мозга, специалисты формируют индивидуальный лечебный план. В составлении лечебного плана помимо функциональных и органических нарушений важную роль играет возраст пациента и его психическое состояние. С каждым пациентом обязательно работают как невролог, так и психотерапевт для достижения максимальной эффективности от терапии. При выявлении серьёзной органической патологии, требующей безотлагательного хирургического лечения, например, при травмах головного мозга или опухолевых поражениях, выполняется экстренное или плановое оперативное вмешательство для устранения жизнеугрожающего состояния и минимизации когнитивных нарушений в последующем.
Как ребенок!
Речь — сложный процесс, при котором активно взаимодействуют различные зоны коры головного мозга. Так, зона Вернике, отвечает за понимание, в зоне Брока формируются сигналы, в результате превращающиеся в слова и фразы. Важна роль слуховых и зрительных анализаторов. Когда человек разговаривает, активно работает весь мозг. В нем налаживаются связи, например между образом ложки и словом, которое обозначает данный предмет. Именно эти связи и разрушаются у больных амнестической афазией. В этом и кроется отличие между пациентами Центра детской речевой неврологии и реабилитации «НейроСпектр», которые проходят лечение от амнестической афазии, и здоровыми малышами. Нормальный процесс формирования связей идет сам собой, а если связи разрушены, их восстановление требует помощи извне. По счастью, детский мозг пластичен, и помочь нашим пациентам проще, чем взрослым и особенно пожилым людям.
Моторная афазия
Моторная афазия Брока
— это нарушение способности говорить при сохранении способности понимать речь. Возникает при повреждении лобной доли головного мозга (двигательного речевого центра Брока). Больной с трудом произносит или не произносит слова, в основном произносит простые слова или по слогам. Основными чертами формы моторной афазии являются:
- речь больного плохо различима, однако чаще понятна и имеет смысл, сопровождается красноречивыми жестами (больному с трудом дается произношение и переход от одного слова к другому)
- речь окружающих для больного понятна хорошо
Прогностическая роль связанных с ИИ факторов
Ретроспективный анализ данных острого периода инсульта исследуемой когорты (n
=40) выявил прямую положительную зависимость между исходной тяжестью ИИ (баллы NIHSS на 1-е сутки ИИ) и инициальной степенью афазии в 1—3-и сутки ИИ (β=0,08;
p
≤0,02), при этом тяжесть ИИ (баллы NIHSS на 1-е сутки) является самостоятельным прогностическим фактором риска формирования тяжелой афазии на 1—3-и сутки ИИ (ОШ 4,07; 95% ДИ [1,25—13,24]). Подобные результаты были получены в ряде клинических исследований острого периода инсульта [35, 36]. Самостоятельное прогностическое значение этого показателя сохраняется также для оценки степени афазии к 3-му месяцу ИИ (ОШ 3,27; 95% ДИ [1,02—9,77]). Степень функционального восстановления пациентов к 21-м суткам (баллы mRs) достоверно положительно связана с восстановлением речевых функций к 3-му месяцу ИИ (β=1,24;
p
≤0,002), хотя этот показатель не является независимым фактором прогноза.
В качестве самостоятельного фактора риска тяжести афазии к 3-му месяцу ИИ и 1-му году заболевания рассматривается инициальная тяжесть афазии на 1-е сутки ИИ [37, 38]. Полученные результаты не подтверждают независимой прогностической значимости инициальной тяжести афазии для последующего восстановления речевой функции к 3-му месяцу заболевания. Вместе с тем по данным линейной регрессии выявлена прямая связь между тяжестью афазии на 1-е сутки и степенью речевых нарушений к 3-му месяцу заболевания (β=1,2; p
≤0,000).
В остром периоде ИИ у 9 (22,5%) пациентов отмечалось сочетание синдромов афазии и дизартрии. К 3-му месяцу заболевания у 6 (15%) из них был отмечен регресс дизартрии при сохранении афазии и у 3 (7,5%) — регресс афазии при сохранении дизартрии. У пациентов с сочетанием афазии и дизартрии в остром периоде ИИ вероятность сохранения афатических синдромов спустя 3 мес ассоциирована с высокой степенью инвалидизации по mRs (p
<0, ОШ=0,31; 95% ДИ [0,27—0,35] [39].
Анализ статистической значимости влияния очагового моторного и сенсорного неврологического дефицита в раннем восстановительном периоде заболевания (общий балл NIHSS) на степень тяжести афазии (средний балл по речевым субтестам методики 10-балльной оценки) к 3-му месяцу заболевания до курса терапии выявил значимую зависимость этих признаков (p
=0,005, ОШ 4,6; 95% ДИ [1,39—15,11]). Распределение тяжести речевых нарушений в зависимости от исходного значения NIHSS представлено на рис. 3.
Рис. 3. Линейная положительная связь между степенью речевых нарушений и тяжестью очагового неврологического дефицита по шкале NIHSS (ось ординат) при поступлении пациентов в стационар. По оси абсцисс — баллы по речевым субтестам методики 10-балльной оценки ВПФ, по оси ординат — баллы NIHSS. Подобная зависимость прослеживалась между функциональным восстановлением пациентов (общий балл индекса Бартел) и степенью речевых нарушений (p
=0,004, ОШ 3,92; 95% ДИ [1,01—15,21]). После курса восстановительного лечения независимое влияние на регресс афазии было связано лишь с тяжестью очагового неврологического дефицита по суммарному баллу NIHSS (
p
=0,001, ОШ 6,4; 95% ДИ [1,75—23,35]).
Таким образом, тяжесть моторного и сенсорного дефицита — независимый фактор, влияющий на степень восстановления речевых функций к 3-му месяцу заболевания. Приведенные выше данные позволяют предположить, что она является одним из патогенетических факторов, ухудшающих процессы постинсультной пластичности нейрональных сетей.
По данным нейропсихологического обследования у всех пациентов было выявлено снижение тяжести речевых нарушений. Значительное улучшение речевой функции наблюдалось у 6 (15%) больных с грубой сенсорной (в среднем на 1,05 балла — с 5,09 до 6,14 балла по методике 10-балльной оценки ВПФ) и грубой сенсомоторной (в среднем на 1,03 балла — с 2,91 до 3,94 балла) афазией (рис. 4).
Рис. 4. Динамика восстановления речи после курса комплексной восстановительной терапии у пациентов с разными формами афазии [22]. По оси абсцисс — формы афазии, по оси ординат — динамика восстановления речи, баллы. Сохранной речевой функции соответствует значение шкалы в 10 баллов. Наблюдающийся значительный (более чем на 1 балл) регресс афазии у пациентов со смешанным и сенсорным типами во всех случаях приводил к изменению степени ее выраженности на более легкую при выписке. Данный результат согласуется с наблюдениями о максимальном регрессе сенсорной афазии в ходе направленной речевой терапии в раннем восстановительном периоде ИИ. В позднем восстановительном периоде ИИ наиболее высокая эффективность речевой терапии выявлена [40] при смешанной cенсомоторной афазии.
Таким образом, результаты нашего исследования не поддерживают гипотезу о неблагоприятном прогностическом значении определенных клинических форм афазии на эффект восстановительного лечения. Не выявлено неблагоприятного прогноза сенсорной афазии для регресса симптоматики после курса восстановительного лечения. Эти результаты не согласуются с данными ряда авторов [41—43] о низкой терапевтической эффективности и отрицательном прогностическом значении сенсорной афазии. Вероятно, этот вопрос требует дальнейших исследований. Статистически значимой зависимости между степенью восстановления речевой функции и определенной формой афазии не получено.
Высокий темп регресса неречевых нарушений отмечался у 32 (80%) пациентов со смешанной и сенсорной (по 40% случаев) и 8 (20%) — комплексной моторной афазией. В 70% случаев значимый регресс по методике 10-балльной оценки сочетался с наличием грубой афазии, в 40% — средней. Незначительная динамика восстановления неречевых функций наблюдалась при изначально негрубой афазии: 28 (71%) пациентов имели легкую и среднюю степень речевых нарушений. Таким образом, у больных с грубыми речевыми нарушениями высока эффективность когнитивной реабилитации при восстановлении неречевых нарушений.
Была выявлена высокая достоверная положительная корреляция между степенью неречевых нарушений и тяжестью афазии (r
=0,73;
p
<0,05) у пациентов до 65 лет. При подсчете данного показателя по всей выборке также получена высокая значимая положительная корреляция, хотя значение коэффициента корреляции было ниже (
r
=0,64;
p
<0,05). Показано, что с увеличением возраста пациентов тяжесть речевых нарушений становится более связанной со степенью нейродинамических нарушений. Так, у больных старше 65 лет была получена достоверная высокая корреляция между степенью неречевых и нейродинамических нарушений (
r
=0,74;
p
<0,05).
Депрессивное расстройство, квалифицированное как единичный депрессивный эпизод разной длительности, выявлено у 23 (57%) пациентов согласно заключению психиатра и результатам тестирования по ИАШОД-10 (суммарный балл ≥6). При поступлении в ЦПРиН средний балл по ИАШОД-10 составил М 15,5; 95% ДИ [6,6—24,4]. По данным регрессионного анализа выявлена прямая положительная связь между тяжестью афазии (по методике 10-балльной оценки) и формированием постинсультной депрессии (суммарный балл ≥6 по ИАШОД-10; β=0,17; p
≤0,03). Определение тяжести, клинических особенностей течения и типологических разграничений депрессивных расстройств у пациентов, не способных к вербальному описанию жалоб и эмоционального состояния, представляет значительные трудности [44]. В этих случаях невозможно использование классических методов диагностики, связанных с анкетированием по специальным шкалам или детальным опросом пациентов. Поэтому для первичного выявления депрессии при нарушении речевой функции необходимо использование стандартизованных наблюдательных шкал, регистрирующих внешние проявления психопатологических симптомов и синдромов [45, 46]. С помощью скрининга по русскоязычной версии госпитального варианта ИАШОД-10 и осмотра психиатра депрессивное расстройство было определено в 57% случаев [19, 45]. Результаты исследований [47, 48], в которых применялись другие наблюдательные шкалы, также свидетельствуют о 44—70% случаев тревожных и депрессивных расстройств при постинсультной афазии. Выявленная прямая связь между тяжестью афазии и психопатологическими симптомами, вероятно, отражает преимущественно экзогенный характер депрессии. Прямая связь между тяжестью очагового неврологического дефицита и депрессией, показывающая реактивный характер последней, наблюдалась также в восстановительном периоде ИИ в других клинических исследованиях [49, 50].
По данным ряда исследований, размер и локализация постинфарктных изменений в речевых зонах левого полушария, а также базальных ганглиях относятся к неблагоприятным предикторам регресса афазии [5, 35, 51], при этом локализация очага в области левой верхней височной извилины ассоциирована с неблагоприятным прогнозом восстановления речевой функции [52]. В отличие от приведенных выше данных в настоящем исследовании не было получено достоверного отрицательного прогностического значения МРТ-признаков, связанных с размером очага, поражением различных структур левой перисильвиевой области и базальных ганглиев, вместе с тем интактная (по данным структурной МРТ) зона левой верхней височной извилины ассоциирована с хорошим восстановлением речевой функции.
Полученные результаты свидетельствуют об отсутствии прямой зависимости регресса афазии от локализации очага в раннем восстановительном периоде И.И. Вероятно, это объясняется значительной вариабельностью восстановления или компенсации речевой функции, связанной с реорганизацией внутри- и межполушарных речевых нейрональных сетей. Это согласуется с полученными ранее данными [53] о том, что традиционные МРТ-предикторы регресса постинсультной афазии в остром периоде ИИ незначимы для более позднего (90 дней ИИ) периода заболевания.
В отличие от регресса синдрома афазии ряд МРТ-признаков показал значимую связь с динамикой неречевых когнитивных нарушений. Выявлена положительная линейная зависимость между поражением левой угловой извилины (β=0,92; p
≤0,01) и отсутствием регресса неречевых когнитивных нарушений. Отрицательная линейная зависимость получена между локализацией постинсультных изменений в левой лобно-височной области (β= –0,6;
p
≤0,05) и регрессом неречевых когнитивных, при этом значимым оказался объем очага (β=0,002;
p
≤0,000).
Известно, что ведущей причиной формирования хронического НМК является поражение артерий мелкого калибра, обусловленное АГ, атеросклерозом, СД и их сочетанием [54]. В исследуемой когорте у 80% пациентов отмечались МРТ-признаки различной выраженности микроангиопатии, обусловленной, вероятно, этой основной сосудистой патологией. Однако, по данным логистической регрессии, выраженность МРТ-признаков микроангиопатии не связана с регрессом афазии (β= –0,19; p
≤0,39) и недементных когнитивных нарушений (β= –0,06;
p
≤0,95).
Модифицируемые сосудистые факторы риска ИИ и прогноз афазии
По данным логистической регрессии не было выявлено достоверного влияния сосудистых факторов риска ИИ на регресс афазии. Вероятно, отсутствие прямой патогенетической связи в этом случае обусловлено сложной индивидуальной функциональной реорганизацией речевых структур мозга, вызванной нейропластичностью [55].
Согласно результатам проспективных клинических исследований [56, 57], ряд факторов сердечно-сосудистого риска ИИ, включая АГ, СД 2-го типа, гиперлипидемию, относится также к факторам риска прогрессирования недементных когнитивных нарушений и формирования сосудистой деменции. У наших пациентов была выявлена достоверная линейная связь между наличием СД 2-го типа (β=0,06; p
≤0,02), гиперлипидемией (β=0,11;
p
≤0,000) и степенью неречевых (недементные) когнитивных нарушений по методике 10-балльной оценки. Эта причинно-следственная связь подтверждает значимость сосудистых факторов риска, сопряженных с патологией интрацеребральных артерий и сосудов микроциркуляторного русла для нарушения ауторегуляции мозгового кровотока — одного из патогенетических механизмов когнитивных расстройств [58].
Таким образом, для оптимизации процесса восстановительной терапии и разработки новых подходов к нейрореабилитации пациентов с постинсультной афазией необходимо учитывать прогностические факторы, влияющие на регресс речевых и неречевых когнитивных нарушений. Выявлен ряд факторов риска, связанных с И.И. Для регресса афазии как в остром, так и восстановительном периоде заболевания независимое прогностическое значение имеет исходная тяжесть неврологической симптоматики (суммарный балл NIHSS на 1—3-и сутки ИИ). На 3-й месяц заболевания независимое влияние на регресс афазии связано с тяжестью очагового неврологического дефицита (балл NIHSS) и степенью функционального восстановления (индекс Бартел). Ряд МРТ-признаков (локализация постинсультных изменений в левой угловой извилине, лобно-височной области и объем очага) оказывал значимое влияние на динамику неречевых когнитивных нарушений. Вместе с тем традиционные МРТ-предикторы регресса постинсультной афазии в остром периоде ИИ оказались незначимы для восстановительного периода заболевания. Поэтому должен продолжаться поиск других значимых факторов прогноза. Биологические и социальные факторы (возраст, пол, образование) не имеют самостоятельного прогностического значения, хотя показаны прямая зависимость возраста и определенных клинических форм афазии, а также значимое влияние высшего образования на регресс афазии. Нейропсихологические данные свидетельствуют о влиянии ее тяжести на степень улучшения речевой функции. Выявлено значимое улучшение речевой функции у пациентов с изначально грубыми формами афазии, в частности сенсорной и сенсомоторной. В этих случаях эффект речевой терапии приводил к изменению степени тяжести нарушений. Результаты исследования свидетельствуют о высоком уровне депрессии у пациентов с афазией. Выявлена прямая зависимость между депрессией и тяжестью речевых нарушений. Учитывая негативное влияние депрессии на реабилитационный процесс, необходимо продолжение исследований для ранней диагностики аффективных нарушений у этой категории пациентов.
Работа выполнена при поддержке гранта Российского научного фонда № 16−15−10419.
Авторы заявляют об отсутствии конфликта интересов.
Симптоматика и проявления
Амнестическая афазия характеризуется мягким течением болезни и смазанным проявлением клиники заболевания. Среди самых частых проявлений можно выделить следующие симптомы:
- Медленная речь пострадавшего, с выраженными интервалами между предложениями, либо наоборот речь пострадавшего становится беглой, нелогичной, превращающейся в «кашу»;
- Многократный повтор одних и тех же слов или словосочетаний;
- Наличие парафраз – описательная характеристика смысловой нагрузки слова. Речь становится описательного характера;
- Больной пропускает слова, чаще всего существительные;
- Также больной не может вспомнить название предмета или объекта, о котором идёт речь, однако знает функцию и внешний его вид.
Несмотря на это у пациента не страдают навыки чтения и письма. Его речь построена правильно, как грамматически, так и логически. У пациента не возникает трудности с акустическим произношением слов, а также артикуляцией. Речь больного становится экспрессивной и изобилует большим количеством глаголов.
Важно отметить, что больной легко вспоминает название предмета при подсказках или в контексте, например, если назвать первый слог нужного слова, то больной без труда вспомнит его окончание.
Симптомы афазии
Признаки, симптомы афазии могут быть незаметными для окружающих, так как включаются компенсаторные процессы, скрадывающие недостатки речи. На ранних стадиях развития болезни симптомы могут то проявляться, то полностью исчезать, поэтому трудно провести четкую границу между нарушенной и нормальной речью. Афазия – это системное нарушение, при котором страдает не только произносительная сторона, но и понимание речи, лексико-грамматический строй, чтение и письмо. Симптоматика афазии также проявляется в неврологических и психических отклонениях. Страдают двигательные функции, у больных наблюдаются параличи конечностей, артикуляционных мышц. Нарушаются произвольные движения, приобретенные в течение всего жизненного опыта. Так больной как будто забывает, как пользоваться столовыми приборами, предметами домашнего обихода. Грубо нарушается память, внимание, затормаживаются мыслительные процессы.
А.Р. Лурия выделяет шесть основных форм афазии: акустико-гностическая (сенсорная), акустико-мнестическая, афферентная моторная, эфферентная моторная, семантическая и динамическая.
Вверх
Кто разрушил мостик в голове?
Обычно речевые нарушения определенного типа связаны с проблемами в функционировании конкретной зоны коры головного мозга, и это помогает врачам установить диагноз. Но не в данном случае. Как у левшей, так и у правшей амнестическая афазия развивается чаще всего при поражении:
1) базальных или передних отделов височной доли,
2) височно-теменно-затылочного стыков,
3) нижней теменная дольки.
Встречаются очаги и в других областях коры головного мозга. Причины нарушений различны. У детей в большинстве случаев амнестическая афазия возникает при поражении головного мозга в результате травм, но встречается болезнь и у тех, кто пережил тяжелое отравление с поражением головного мозга, нейроинфекцию, страдает эпилепсией, опухолевыми заболеваниями головного мозга. Но суть всегда одна — перенесенное состояние привело к гибели нейронов в определенном участке коры. Речь — это результат сложной работы мозга. Поэтому амнестическая афазия наблюдается при самых разнообразных поражениях.
Зачем искать причину?
Амнестическая афазия — это лишь симптом тяжелого поражения головного мозга. Чтобы успешно с ним бороться, необходимо убедиться, что пациенту не станет хуже. Поэтому в лечении болезни активно участвуют врачи-неврологи. Если не убрать причину, локализация повреждений расширится, и амнестическая афазия будет сочетаться с другими нарушениями. Часто это лицевая агнозия, при которой пациент не может узнать даже родных людей не только на фото, но и в жизни.
Поэтому пациентам проводят различные исследования. Компьютерная или магнитно-резонансная томография помогут узнать, нет ли аномальных изменений внутри черепной коробки. Таким способом не трудно обнаружить опухоли, отломки кости после черепно-мозговых травм, участки тканей, которые остались без кровоснабжения и многое другое. Электроэнцефалография — запись электрических сигналов, которые подает головной мозг — поможет определить, нет ли участков скрытого возбуждения коры, то есть не связано ли забывание слов с признаками эпилепсии. Эта коварная болезнь не обязательно проявляется большими судорожными припадками, встречаются и формы с малозаметными проявлениями.
Крайне важен осмотр опытного невролога. Специалисты нашего центра много работают с речевыми проблемами у детей. Они умеют найти подход к любому ребенку, помочь ему почувствовать себя непринужденно и порой замечают такие признаки, которые обычно остаются скрытыми от глаз врача не только в поликлинике, но и в стационаре.